Gründlich informieren
Dies gilt für jedes wichtige Thema: Informieren sie sich eingehend, bevor Sie sich entscheiden.
- www.bfarm.de/DE/organspende-register.html
- www.bundesgesundheitsministerium.de/themen/praevention/organspende.html
- www.dso.de/organspende/allgemeine-informationen/organspende-in-deutschland
- www.eurotransplant.org
- www.organspende-info.de
- Info-Telefon Organspende der BZgA + DSO Tel.: 0800/9040400 (gebührenfrei montags bis freitags 09:00 – 18:00 Uhr
Hier finden Sie eine Auflistung der wichtigsten die Organspende regelnden Gesetze:
- Gesetz über die Spende, Entnahme und Übertragung von Organen und Geweben (Transplantationsgesetz - TPG) https://www.gesetze-im-internet.de/tpg/BJNR263100997.html
- Gesetz zur Ausführung des Transplantationsgesetzes (AG-TPG); mit Stand vom 01.10.2022 https://recht.nrw.de/lmi/owa/br_text_anzeigen?v_id=10000000000000000583
- Änderung der Richtlinie gemäß § 16 Abs. 1 S. 1 Nr. 3 TPG zur ärztlichen Beurteilung nach § 9a Abs. 2 Nr. 1 TPG (RL BÄK Spendererkennung): https://www.bundesaerztekammer.de/fileadmin/user_upload/BAEK/Ueber_uns/Richtlinien_Leitlinien_Empfehlungen/RiliSpendererkennung_20250208.pdf
- Richtlinie gemäß §16 Abs. 1 S. 1 Nr. 1 TPG Seite 3 von 15 für die Regeln zur Feststellung des Todes nach §3 Abs. 1 S 1 Nr. 2 TPG und die Verfahrensregeln zur Feststellung des endgültigen, nicht behebbaren Ausfalls der Gesamtfunktion des Großhirns, des Kleinhirns und des Hirnstamms nach §3 Abs. 2 Nr. 2 TPG; fünfte Fortschreibung https://www.bundesaerztekammer.de/fileadmin/user_upload/BAEK/Themen/Medizin_und_Ethik/RichtlinieIHA_FuenfteFortschreibung.pdf
- Richtlinien zur Organtransplantation gem. § 16 TPG zur ärztlichen Beurteilung nach § 11 Abs. 4 S. 2 TPG. Deutsches Ärzteblatt 2001; A3428-3430 https://www.aerzteblatt.de/pdf.asp?id=204796
Bei einer Organtransplantation wird ein Organ von einem Spender/einer Spenderin entnommen und in einen Patienten /eine Patientin verpflanzt, dessen/deren eigenes Organ nicht mehr funktioniert und der/die auf einer offiziellen Warteliste gelistet ist. In den meisten Fällen werden die Organe von hirntoten Spendern entnommen; nur in wenigen Fällen ist bei Nieren- und noch seltener bei Leberspende eine Lebendorganspende durch Angehörige möglich.
Es gibt viele verschiedene Erkrankungen, die dazu führen können, dass das eigene Organ nicht mehr arbeitet. Mehr dazu erfahren Sie über diesen Link.
Ja, alle Patienten, die ein Organ benötigen und medizinisch auch eine Transplantation erhalten können, werden von ihrem behandelnden Arzt im Transplantationszentrum an eine zentrale Warteliste gemeldet – und bestehende Einträge werden regelmäßig aktualisiert. Nur an Patienten auf dieser zentral geführten Warteliste, die von Eurotransplant verwaltet wird, werden nach genau festgelegten Regeln Organe vermittelt.
Verschiedene Gewebe können nach dem Tod gespendet werden – dazu gehören Hornhaut, Herzklappen, Blutgefäße, Knorpel, Knochen, Weichteile, Haut, Inselzellen der Bauchspeicheldrüse. Anders als bei der Organspende ist hier NICHT die Feststellung des Hirntodes erforderlich. Die Gewebe können noch viele Stunden nach Kreislaufstillstand entnommen werden.
Mehr dazu erfahren Sie auf den Seiten der Hornhautbank Aachen.
Gewebespende muss gar nichts mit dem Tod zu tun haben – man denke an die Blutspende, aber auch an die Knochenmarkspende, weniger bekannt ist die Plazentaspende.
Wer kann was spenden? Und was ist nach der Spende?
In abnehmender Häufigkeit werden Nieren, Leber, Herz, Lunge, Bauchspeicheldrüse und der Dünndarm gespendet.
Ein einzelner Organspender kann – vorausgesetzt, die Organe sind medizinisch geeignet – nach seinem Tod 6 Menschen und sogar manchmal noch mehr mit einer Spende helfen.
Nein, in Deutschland gibt es keine Altersgrenze für Organspender.
Zwar haben alte Menschen häufig Vorerkrankungen, die die Möglichkeit einer Organspende einschränken können. Entscheidend ist dabei allerdings stets die aktuelle Organfunktion. Wenn ein Patient im Hirntod verstorben ist und die Einwilligung für eine Organspende besteht, werden daher in jedem Fall die vorliegenden medizinischen Befunde analysiert und – wenn im Rahmen der Behandlung noch nicht durchgeführt – einige weitere Untersuchungen (wie Ultraschall des Bauches, Lungen-Röntgen) vorgenommen, um die Organfunktionen und die Eignung für eine Spende zu ermitteln. Mit diesen Befunden erfolgt dann die Spendermeldung an Eurotransplant.
Sehr erfolgreich ist das „Old for Old“-Nierentransplantations-Programm (European Senior Program), bei dem Empfänger, die älter als 65 Jahre sind, die Chance haben, eine Niere von einem Spender zu bekommen, der ebenfalls über 65 Jahre alt ist. Die Wartezeit auf ein Organ ist bei diesem Programm kürzer, die Ergebnisse gut.
Auch Organe von über 80-Jährigen wurden bereits mit Erfolg transplantiert.
Nur wenige Vorerkrankungen, wie zum Beispiel bösartige, metastasierte Tumoren oder unheilbare Infektionen, schließen eine Organspende aus.
Nein, jede(r) kann festlegen, ob und was er/sie spenden möchte.
Das Organspendeausweises finden Sie unter der Frage Organspendeausweise – wo gibt es sie und wie füllt man sie aus?
Nein, man kann nicht bestimmen, wer die Organe erhält und die Angehörigen erfahren nicht, wer das Organ erhalten hat.
Das ist vom Gesetzgeber bewusst so entschieden worden, die Vergabe erfolgt nach medizinischen Kriterien und nach den Kriterien der Wartelisten für die unterschiedlichen Organe.
Organspende ist ein Akt der Solidarität, nicht an persönliche Beziehungen gebunden.
Nein, die Organentnahme wird von dafür ausgebildeten Fachärzten durchgeführt. Natürlich sieht man von außen, dass eine OP durchgeführt wurde. Die Eröffnung des Bauches und des Brustkorbs und ebenso der Wundverschluss werden mit genau den gleichen Techniken und Sorgfalt durchgeführt, wie bei oder nach anderen Bauch- oder Herz-/Lungen-Operationen auch. Die Wunden werden auch mit der gleichen Sorte Pflaster versorgt.
Ja, das ist möglich. Sprechen Sie als Angehörige das Krankenhauspersonal an. Möglich ist es, sich vor der Entnahmeoperation noch auf der Intensivstation zu verabschieden, und/oder nach der Entnahme in einem ruhigen Raum. Auch die Verabschiedung beim Bestatter ist möglich. Ausnahme: im Falle eines Nicht natürlichen Todes hat die Staatsanwaltschaft entschieden, dass zwar eine Organentnahme erfolgen kann, der Leichnam aber direkt im Anschluss beschlagnahmt wird.
Nein, da ändert sich nichts. Die Angehörigen können ganz normal einen Bestatter beauftragen.
Wer bzw. welche Organisationen ist/sind für Organspende in Deutschland zuständig?
Die Deutsche Stiftung Organtransplantation ...
- ist die bundesweite Koordinierungsstelle für postmortale Organspenden.
- organisiert alle Schritte des Organspendeablaufs von der Mitteilung eines möglichen Spenders im Krankenhaus bis zur Übergabe der Organe an die Transplantationszentren.
- vertritt die Interessen der Menschen, die auf eine Transplantation hoffen, und die der Menschen, die ihre Organe nach dem Tod spenden wollen.
- arbeitet eng mit Krankenhäusern, Intensivstationen, Transplantationszentren zusammen, unter anderem bei Fortbildungen.
- begleitet und entlastet Krankenhauspersonal während einer Organspende; während einer Organspende ist immer ein Mitarbeiter der DSO vor Ort. Er hat die Aufgabe, alle Abläufe zu koordinieren. Der würdevolle Umgang mit dem Verstorbenen ist dabei oberstes Gebot im gesamten Organspendeprozess.
- steht den Angehörigen von Organspendern auf Wunsch auch längerfristig mit Betreuungsangeboten zur Verfügung.
- betreibt national und international Fortbildungsarbeit und Erfahrungsaustausch.
- betreibt Öffentlichkeitsarbeit.
Mehr erfahren Sie unter: www.dso.de
Eurotransplant (ET) ...
- wurde 1967 von Prof. Dr. van Rood in Leiden /NL gegründet.
- ist eine gemeinnützige Stiftung.
- vermittelt und koordiniert den internationalen Austausch von Spenderorganen.
- ist somit Vermittler zwischen Organspender und Organempfänger. An Eurotransplant müssen von den Transplantationszentren alle Patienten gemeldet werden, die die Transplantation eines Organs benötigen. Sie erhalten bei ET einen Platz auf einer Warteliste. Von der DSO müssen alle potentiellen Organspender an Eurotransplant gemeldet werden. Nach speziellen, genau festgelegten Regeln werden mittels eines Computerprogramms dann bei Eurotransplant Organempfänger für die gemeldeten Organe von Organspendern ermittelt und vermittelt.
- betreibt Förderung, Unterstützung und Koordinierung von Organtransplantationen im weitesten Sinne und unterstützt die Forschung.
- bietet Gewährleistung eines transparenten und objektiven Auswahlsystems.
- betreut ein Einzugsgebiet, in dem 137 Millionen Menschen leben. Dazu gehören: Belgien, Deutschland, Kroatien, Luxemburg, Niederlande, Österreich, Ungarn und Slowenien . Zur Zeit sind ca. 14.000 Patienten auf einer gemeinsamen Warteliste registriert. Circa 7.000 Spenderorgane werden pro Jahr durch ET erfolgreich vermittelt
Ein(e) Transplantationsbeauftragte(r) ...
- ist Mitarbeiter(in) eines Krankenhauses und für alle Fragen und Vorgänge im Zusammenhang mit der Organspende zuständig. Die Aufgaben sind im Transplantationsgesetz festgelegt.
- erstellt interne Leitlinien/SOP.
- organisiert Fortbildungen.
- führt Besprechungen auf der Intensivstation durch (Information, Fallanalysen).
- führt Angehörigengespräche.
- ist verantwortlich für Dokumentation, Erfüllung der Meldepflicht und Qualitätssicherung.
- ist Ansprechpartner für die DSO.
- ist zuständig für Erfahrungsaustausch.
Über die Transplantationsbeauftragten in der Uniklinik RWTH Aachen
Wir betreuen Patienten auf der Intensivstation/im OP und sind Ansprechpartnerinnen und Ansprechpartner bei potentiellen Organspendern. Wir führen Angehörigengespräche, helfen bei der Organisation und Durchführung von Organspenden und arbeiten eng mit der Deutschen Stiftung für Organspende (DSO) zusammen.
Unser fünfköpfiges Team bietet klinikinterne Fortbildungen sowohl im ärztlichen als auch im pflegerischen Bereich an. Sprechen Sie uns gerne an!
Das Aachener Symposium Organspende ist eine ganztägige zertifizierte Fortbildungsveranstaltung und findet einmal pro Jahr statt. Zudem finden weitere Informations- und Fortbildungsveranstaltungen statt, die jeweils dem Veranstaltungskalender der Uniklinik zu entnehmen sind.
Mitarbeiter der Uniklinik RWTH Aachen können sich auch über unsere E-Learning-Seiten über das Thema Organspende informieren.
Informationen zu Hirnfunktionsausfall

Das ist der Zustand des unumkehrbaren Erloschenseins der Gesamtfunktion des Großhirns, des Kleinhirns und des Hirnstamms bei einer künstlich aufrechterhaltenen Herz-Kreislauf-Funktion und kontrollierter Beatmung
Das geht nur auf einer Intensivstation.
Eine Diagnostik auf einen irreversiblen Hirnfunktionsausfall nur ist bei tiefst komatösen Patienten indiziert, bei denen eine schwerste, nicht therapierbare, also infauste Hirnschädigung vorliegt.
Kreislauf, Atmung, Stoffwechsel, Organfunktionen müssen stabilisiert und stabil erhalten werden. Das geht nur mittels moderner Intensivmedizin mit Überwachungsmonitoren, Beatmungsgeräten, Möglichkeiten der kontinuierlichen Medikamenten- und Volumengabe und weiterem. Eine ununterbrochene Überwachung und medikamentöse Steuerung der Herz-Kreislauffunktionen ist stets erforderlich, ebenso eine kontrollierte künstliche maschinelle Beatmung, ebenso eine Überwachung und medikamentöse Steuerung von Stoffwechselvorgängen, der Körpertemperatur, des Volumenhaushalts.
Das Vorgehen bei der Diagnostik ist in der Richtlinie der Bundesärztekammer festgelegt: Richtlinie gemäß §16 Abs. 1 S. 1 Nr. 1 TPG Seite 3 von 15 für die Regeln zur Feststellung des Todes nach §3 Abs. 1 S 1 Nr. 2 TPG und die Verfahrensregeln zur Feststellung des endgültigen, nicht behebbaren Ausfalls der Gesamtfunktion des Großhirns, des Kleinhirns und des Hirnstamms nach §3 Abs. 2 Nr. 2 TPG; fünfte Fortschreibung.
Die schwerste Hirnschädigung muss durch Untersuchungsbefunde (dazu gehören zum Beispiel Computertomografie des Gehirns, klinische Untersuchungen, ggf. neurophysiologische Untersuchungen) klar bewiesen sein.
Die Diagnostik des irreversiblen Hirnfunktionsausfalls ist in drei Schritte gegliedert:
- Erfüllung der Voraussetzungen: Es muss ein tiefstes Koma vorliegen, Patienten dürfen auf keinerlei Stimuli mehr reagieren. Zudem müssen reversible Faktoren als Komaursachen klar ausgeschlossen sein - dazu gehören Wirkungen sedierender und muskelentspannender Medikamente, Wirkungen von Drogen, Vergiftungen, Stoffwechselentgleisungen, Unterkühlung, Schockzustände.
- Klinische Untersuchung: Erst dann und nur dann, wenn diese ganzen Voraussetzungen erfüllt sind, kann mit der klinischen Untersuchung im Rahmen der Diagnostik des irreversiblen Hirnfunktionsausfalls begonnen werden. Sie darf nur durch dafür qualifizierte Fachärzte mit mehrjähriger Intensiverfahrung durchgeführt werden – und zwar immer durch zwei voneinander unabhängige. Untersucht werden die Komatiefe, die Hirnstammreflexe und ob noch ein Atemantrieb vorhanden ist. Bei Kindern unter 3 Jahren gehört zudem noch eine apparative ergänzende Untersuchung zum ersten Untersuchungsgang.
- Nachweis der Irreversibilität: Wenn bei der klinischen Untersuchung festgestellt wird, dass keinerlei Hirnfunktion mehr vorhanden ist, ist der erste klinische Untersuchungsgang abgeschlossen. Das allein reicht noch NICHT für die Diagnostik aus; denn es muss zusätzlich nachgewiesen werden, dass der Zustand irreversibel – also unumkehrbar ist. Dies kann bei Menschen über 3 Jahren mittels einer erneuten klinischen Untersuchung nach einer Wartezeit oder mittels einer apparativen Zusatzdiagnostik geschehen. Bei Kindern bis 3 Jahren muss nach Wartezeit sowohl eine erneute klinische Untersuchung plus Zusatzdiagnostik erfolgen.
Wenn alle drei Schritte komplett abgeschlossen wurden und ein irreversibler Hirnfunktionsausfall zweifelsfrei festgestellt wurde, dann ist damit der Tod des Menschen festgestellt.
Kurz gesagt ist es eher so, dass Patienten, bei denen eine Organspende geplant ist, eher länger auf der Intensivstation liegen als solche, bei denen früh klar ist, dass keine Spende erfolgen soll.
Zunächst wird alles getan, um Patienten zu helfen und sie möglichst zu heilen. Nur dann, wenn klar ist, dass einem Menschen, der einen schwersten Hirnschaden erlitten hat, wie z.B. eine besonders große Blutung im Gehirn, ganz sicher nicht mehr geholfen werden kann, und sicher ist, dass er versterben wird (infauste Prognose), kann jemand überhaupt als Organspender in Frage kommen. So etwas wird nicht von einem einzelnen Arzt/einer einzelnen Ärztin festgestellt, sondern von einem Behandlungsteam.
Wenn eine solche infauste Situation eintritt, ist als erstes der Patientenwille bezüglich Organspende zu klären: ist eine Organspende gewünscht oder nicht?
Der Patientenwille ist so bald wie möglich zu klären. Dazu muss nach schriftlichen Willensbekundungen gesucht, müssen Angehörige befragt werden. Bis der Patientenwille geklärt ist, ist eine Intensivtherapie zur Stabilhaltung der Organfunktionen und ggf. bereits eine Diagnostik des Irreversiblen Hirnfunktionsausfalls durchzuführen.
Nach Klärung des Patientenwillens gibt es zwei mögliche Wege:
- es gibt eine Einwilligung zur Organspende
- Die Organfunktionen werden mittels Intensivtherapie (künstlicher Beatmung, Kreislauftherapie und weitere) stabilisiert und stabil gehalten. Um die Diagnostik des Irreversiblen Hirnfunktionsausfalls und im Anschluss daran eine Organspende zu ermöglichen, ist meist eine Zeitdauer der Intensivtherapie von 1-2 Tagen nötig, selten länger.
- Der Tod, speziell der Irreversible Hirnfunktionsausfall (IHA), muss nach der Richtlinie der BÄK zweifelsfrei festgestellt werden – auch dafür ist eine Stabilhaltung der Organfunktionen notwendig.
- Die medizinische Eignung des potentiellen Spenders muss untersucht werden (Klärung der Krankengeschichte mit Vorerkrankungen, medizinische Untersuchungen der möglichen Spenderorgane)
- es gibt eine Ablehnung einer Organspende
- ein palliatives Therapiekonzept wird etabliert.
- Sofern zum Zeitpunkt der Klärung des Patientenwillens bereits eine IHA-Diagnostik durchgeführt und der Tod festgestellt wurde, wird die Therapie beendet.
Nein, „Hirntod“ ist der veraltete Begriff für den Irreversiblen Hirnfunktionsausfall (IHA). Dieses ist eine medizinisch-naturwissenschaftliche Definition und bedeutet: das gesamte Gehirn mit allen seinen Teilen, Großhirn, Kleinhirn, Hirnstamm hat für immer jegliche Funktion verloren.
Dabei müssen und können für die Diagnostik des IHA und Kreislauf und Organfunktionen (und ggf. für die Durchführung einer Spende) für eine begrenzte Zeit durch hochtechnisierte Intensivmedizin aufrechterhalten werden.
Mit der Feststellung des IHA wird der Tod des Menschen festgestellt, und so auch in amtlichen Leichenschauschein NRW eingetragen.
Soll dann eine Organspende erfolgen, müssen die Intensivmedizinischen Maßnahmen noch bis zur Entnahme aufrechterhalten werden (meist ca. 1-2 Tage).
Entscheiden
Ein „richtig“ oder „falsch“ gibt es hier nicht – entscheiden Sie für sich persönlich. Ihre Entscheidung zu Lebzeiten sorgt dafür, dass im Falle des irreversiblen Hirnfunktionsausfalls nach Ihrem Willen gehandelt wird. Wenn Ihr Wille nicht bekannt ist, werden die nächsten Angehörigen gebeten, in Ihrem Sinne eine Entscheidung zu treffen. Das ist für die Angehörigen eine große Belastung. Denn je weniger sie den Patientenwillen nicht kennen, desto mehr befürchten sie, den Willen falsch einzuschätzen und damit falsch zu entscheiden.
In Deutschland gilt seit 2012 die Entscheidungslösung, eine Form der erweiterten Zustimmungslösung.
Das bedeutet: Für eine Organspende muss immer eine Einwilligung vorliegen - und die Menschen sollen von öffentlichen Stellen, wie zum Beispiel den Krankenkassen, zu einer Entscheidung ermuntert werden. Diese Art der Gesetzgebung soll die Autonomie des Spenders/der Spenderin in den Vordergrund stellen. Hat jemand zu Lebzeiten keine Entscheidung getroffen, dann müssen nach dem Transplantationsgesetz die nächsten Angehörigen nach dem Patientenwillen gefragt werden. Wenn der Wille unbekannt ist, werden sie gebeten, nach dessen mutmaßlichen Willen zu entscheiden. Der mutmaßliche Wille muss dabei aufgrund konkreter Anhaltspunkte ermittelt werden. Für die Angehörigen, die ja gerade eine schlimme Nachricht erhalten haben, ist das sehr belastend - insbesondere, wenn sie überhaupt gar nichts über den Patientenwillen wissen. Wenn man viele solcher Angehörigengespräche führt, merkt man, wie wichtig und entlastend es ist, wenn die Menschen miteinander über ihre Ansichten und ihren Patientenwillen gesprochen haben.
Anders ist es in Ländern mit Widerspruchslösung – das sind die meisten in Europa. Dort gelten Verstorbene automatisch als Spender/in, wenn sie zu Lebzeiten keinen Widerspruch geäußert haben – beispielsweise mittels Eintrags in ein Register oder auch mittels Organspendeausweises. Mit dieser Art der Gesetzgebung soll die Solidarität mit einer Gemeinschaft betont werden.
Wenn alle Bürger/innen von sich aus einen Organspendeausweis ausfüllen würden, wäre eine Diskussion über Zustimmungs- oder Widerspruchslösung überflüssig. Denn egal, welche Art der Gesetzgebung in einem Land gilt: eine schriftlich dokumentierte Entscheidung, die den Ärzten im Krankenhaus vorliegt, gilt. Der klare Wille eines Verstorbenen kann damit erfüllt werden.
Viele Informationen zum Thema findet man im Internet - in der Rubrik „INFORMATIONSQUELLEN“ haben wir einige Quellen aufgelistet.
Hausärzte sollen ihre Patienten zur Organspende beraten.
Die Telefonhotline der BZgA + DSO Tel.: 0800/9040400 ist gebührenfrei montags bis freitags 09:00 – 18:00 Uhr erreichbar.
In Deutschland darf man bereits ab 14 Jahren einen Organspendeausweis ausfüllen - allerdings zunächst einmal nur mit einer Ablehnung. Ab 16 Jahren ist man berechtigt, sowohl eine Zustimmung als auch eine Ablehnung auf dem Organspendeausweis zu dokumentieren.
Es gelten grundsätzlich immer die Gesetze des Staates, in dem man sich aufhält. Für alle Personen gilt daher in Deutschland die Zustimmungslösung. Eine Zustimmung zur Organspende muss vorliegen oder eingeholt werden.
Wichtig: kommt man aus einem Land mit Widerspruchslösung (z.B. Belgien) und hat, da man Organspender sein möchte, nirgendwo einen Widerspruch dokumentiert (ins dortige Register kann man lediglich einen Widerspruch eintragen), dann gilt man in Deutschland – anders als im Herkunftsland – nicht automatisch als Spender.
Unklarheiten lassen sich am einfachsten vermeiden, wenn man einen Organspendeausweis mit den persönlichen Entscheidungen ausfüllt und bei sich trägt – gegebenenfalls auch in anderen Sprachen (Mehr dazu im Abschnitt Dokumentieren/Dokumentationsmedien/Organspendeausweis).
Nein. Ganz bewusst ist die Organspende eine SPENDE. Finanzielle Interessen sollen außen vor bleiben, die Entscheidung soll völlig freiwillig sein. Es gibt dafür also weder Geld für die Erben von Spendern noch eine Erstattung von Beerdigungskosten.
Nein, bei den meisten Menschen bestehen keine absoluten Kontraindikationen für eine Organspende, auch wenn Vorerkrankungen bestehen oder eine häufige /dauerhafte Medikamenteneinnahme nötig ist. Die Organfunktion ist entscheidend – bei einigen Spendern kommen medizinisch einzelne Organe in Frage, andere aufgrund von Erkrankungen nicht.
Es gibt aber auch medizinische Gründe, die eine Kontraindikation für eine Organspende darstellen.
Das sind nicht oder nicht gut behandelbare Erkrankungen, die auf den Organ-Empfänger übertragen werden können.
Es gibt zwei große Gruppen: die der nicht/schwer behandelbaren Infektionen (z.B. HIV, floride Tuberkulose) und die Gruppe der malignen Tumore. Als Faustregel kann man sich merken, dass alle malignen Tumore innerhalb der letzten fünf Jahre eine absolute Kontraindikation darstellen.
Vor Durchführung einer Spende werden potentielle Organspender stets detailliert untersucht. Die persönliche Entscheidung bezüglich einer Organspende kann aber unabhängig von aktuell bestehenden Vorerkrankungen erfolgen.
Dokumentieren
Dokumentieren Sie ihre Entscheidung klar verständlich – und sprechen Sie mit Familie und Freunden über Ihre Entscheidung. Verwenden Sie ein anerkanntes Dokumentationsmedium.
Welche Dokumentationsmedien gibt es?

Wo gibt es Organspendeausweise?
Organspendeausweise erhalten Sie auch in der Uniklinik RWTH Aachen, zum Beispiel beim Infoständer rechts vom Ausgang im Foyer. Jeder kann sie aber auch selbst im Internet bei der Bundeszentrale für gesundheitliche Aufklärung (BZgA) bestellen oder auch direkt ausdrucken. Bei der BZgA gibt es sie sogar in mehreren Sprachen.
Wie soll ich den Organspendeausweis ausfüllen?
Sie wissen nicht, was auf einem Organspendeausweis steht oder wo Sie Ihr Häkchen setzen sollen? Kein Problem, wir erklären Ihnen den Organspendeausweis Schritt für Schritt.
Für den Fall, dass nach meinem Tod eine Spende von Organen/Geweben zur Transplantation in Frage kommt, erkläre ich:
- JA, ich gestatte, dass nach der ärztlichen Feststellung meines Todes meinem Körper Organe und Gewebe entnommen werden.
→ Diesen Punkt kreuzen Sie an, wenn Sie einverstanden sind, dass Ihnen folgende Organe entnommen werden: Nieren, Leber, Herz, Lunge, Bauchspeicheldrüse und Dünndarm sowie die Haut, Hornhaut, Augen, Herzklappen und Teile der Blutgefäße, des Knochengewebes, des Knorpelgewebes und der Sehnen.
- JA, ich gestatte dies, mit Ausnahme folgender Organe/Gewebe:
→ Diesen Punkt kreuzen Sie an, wenn Sie ein oder mehrere Organe ausschließen möchten, beispielsweise das Herz.
- JA, ich gestatte dies, jedoch nur für folgende Organe/Gewebe:
→ Sie setzen Ihr Kreuz hier, wenn Sie nur ein Organ oder ein Gewebe spenden möchten, zum Beispiel die Leber und/oder die Augenhornhaut.
- NEIN, ich widerspreche einer Entnahme von Organen oder Geweben.
→ Wie Sie sehen, dürfen Sie sich auch gegen eine Organentnehme entscheiden. Ihr Nein ist ein Nein.
- Über JA oder NEIN soll dann folgende Person entscheiden (auf dem Ausweis bitte Name, Vorname, Telefon, Straße, PLZ und Wohnort der gewünschten Person eintragen).
→ Diesen Punkt kreuzen Sie an, wenn Sie möchten, dass ein naher Angehöriger im Todesfall entscheidet und seine Entscheidung in Ihrem Sinne fällt. Dafür ist es hilfreich, vorab über die Thematik gesprochen zu haben. Noch einfacher wird es für Ihre Angehörigen, wenn Sie die Entscheidung zu Lebzeiten selbst treffen und Ihr Häkchen bei einer der anderen Antworten setzen.
- Platz für Anmerkungen/Besondere Hinweise
→ Hier können Sie zum Beispiel Vorerkrankungen notieren oder wer im Todesfall informiert werden soll.
Wie soll ich mich entscheiden?
Die Antwort auf diese Frage muss jeder für sich selbst finden. Folgende Fragen können helfen: Wie sehr würde ich mich freuen, wenn ich seit Jahren auf ein Organ warten und endlich eines bekommen würde? Wie ginge es meinen Eltern, meinem Partner oder meinen Kindern, wenn sie im Falle meines Todes eine Entscheidung für mich treffen müssten?
Egal wie die Antwort ausfällt: Wichtig ist, zu Lebzeiten eine Entscheidung zu treffen. Und wenn es nicht für die Organspende ist, darf es doch als eine Art Spende betrachtet werden: Als Zeitspende, sich mit dieser bedeutenden Frage auseinanderzusetzen – dem eigenen Willen, den eigenen Angehörigen und schwerkranken Patienten zuliebe.
Sie haben Ihre frühere Entscheidung revidiert? Dann vernichten Sie einfach Ihren alten Organspendeausweis und füllen einen neuen aus.
Gut zu wissen
✓ Bitte notieren Sie auf Ihrem Ausweis keine Wünsche wie „Ich möchte, dass meine Organe nur Kindern gespendet werden.“ Das geht gegen das Gesetz und macht den Ausweis ungültig.
✓ Im Ausland gelten die jeweiligen Gesetze des Landes. Sollte Ihnen beispielsweise in Österreich oder Spanien etwas zustoßen, würde die Widerspruchslösung greifen. Das heißt: Wer keinen Ausweis besitzt und sich zu Lebzeiten nicht schriftlich gegen die Organspende ausgesprochen hat, ist automatisch Organspender.
Sie möchten SOFORT einen Organspendeausweis haben und sind gerade nicht in der Uniklinik RWTH Aachen?
Sie möchten einen Organspendeausweis in einer anderen Sprache haben?
Dann können Sie sich kostenlos einen auf Papier ausdrucken:
https://shop.bzga.de/der-organspendeausweis-in-verschiedenen-sprachen-c-425/
(Egal, welche Sprache Sie wählen - ein deutschsprachiger Ausweis ist immer dabei.)
Am 18. März 2024 ist das deutsche Organspende-Register gestartet – zunächst noch mit eingeschränkten Funktionen.
Am 1. März 2022 trat das Gesetz zur Stärkung der Entscheidungsbereitschaft bei der Organspende vom 16. März 2020 in Kraft. Den Gesetzestext findet man hier. Das Angebot an Information und Beratung zur Organ- und Gewebespende soll verbessert werden. Informationsmaterialen sollen besser zugänglich sein. Beratungsmöglichkeiten sollen verbessert verfügbar sein. Informationen und Beratung müssen dabei sachlich fundiert, wertungsfrei und ergebnisoffen sein. Informationsmaterial soll wie zuvor durch die Krankenversicherung zugesandt werden. Informationsmaterial soll zusätzlich bei Ausweisstellen, in Arztpraxen und auch in Erste-Hilfe-Kursen zugänglich gemacht und vermittelt werden. Hausärztinnen und Hausärzte sollen ihre Patienten zum Thema beraten. Auf dem Boden fundierter, wertungsfreier, neutraler, ergebnisoffener Informationen und Beratungen sollen Bürger und Bürgerinnen sich häufiger als bisher zum Thema Organ- und Gewebespende positionieren und eine persönliche Entscheidung treffen – und diese auch valide und rechtssicher dokumentieren können. Letztendlich soll das Gesetz damit dazu beitragen, den Patientenwillen optimal umzusetzen.
In Deutschland gilt weiterhin die erweiterte Zustimmungslösung, eine Form der Entscheidungslösung. Das bedeutet, daß für jede Organ- und Gewebespende eine Einwilligung vorliegen muss. Hat sich eine verstorbene Person nicht zu Lebzeiten schriftlich oder mündlich dazu geäußert, dann müssen die Ärzte mit den nächsten Angehörigen den mutmaßlichen Willen dieser Person klären – oder die nächsten Angehörigen sollen für den/die Verstorbene(n) entscheiden.
Nächste Angehörige sind nur dann entscheidungsberechtigt, wenn sie innerhalb der letzten zwei Jahre Kontakt zum Patienten/Patientin hatten.
Nächste Angehörige sind nach Transplantationsgesetz §1a Abs. 5 in der Rangfolge der Aufzählung:
- der Ehegatten oder eingetragene Lebenspartner
- volljährige Kinder
- Eltern oder, sofern der mögliche Organ- oder Gewebespender zur Todeszeit minderjährig war und die Sorge für seine Person zu dieser Zeit nur einem Elternteil, einem Vormund oder einem Pfleger zustand, dieser Sorgeinhaber
- volljährige Geschwister
- Großeltern
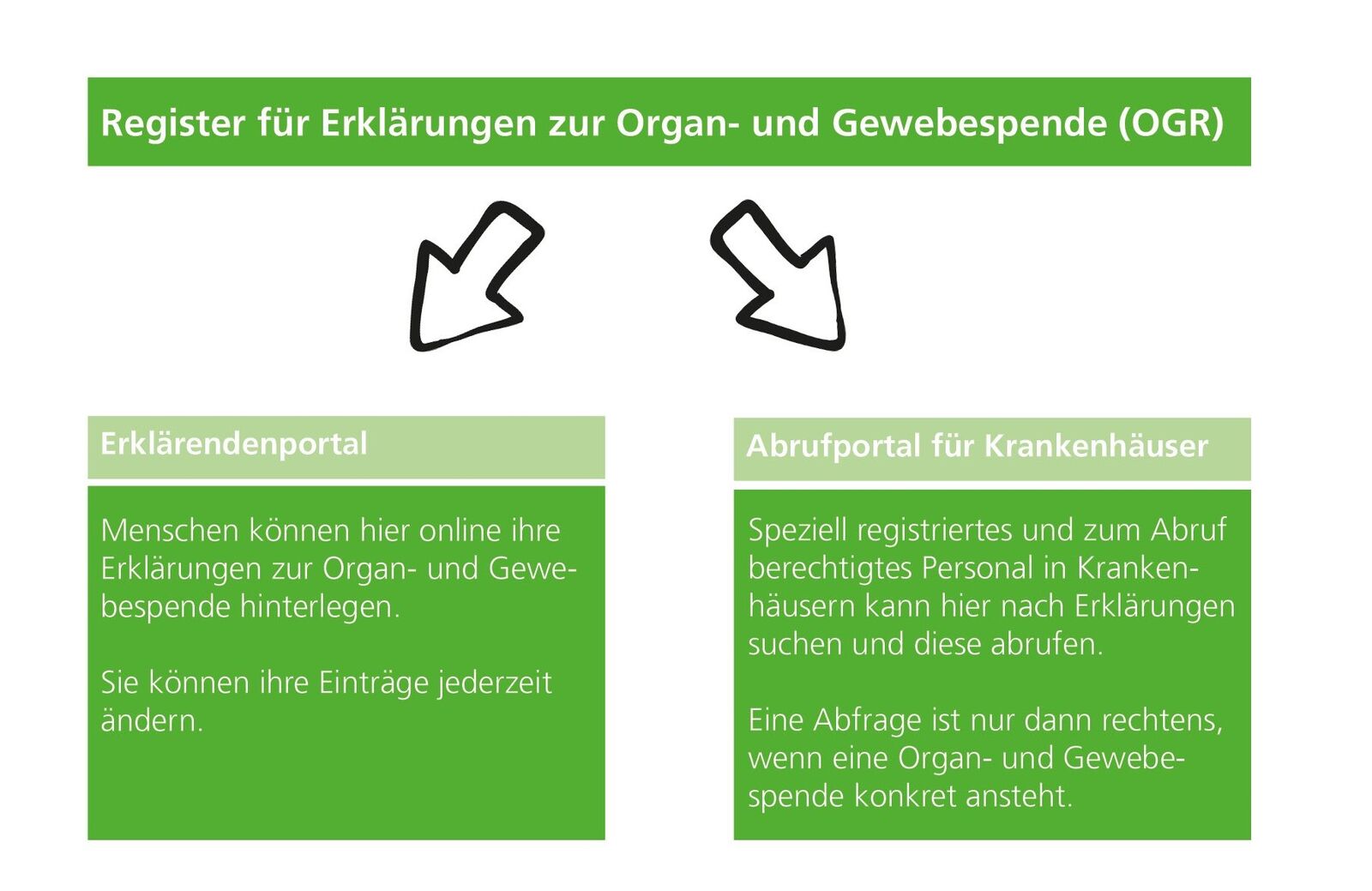
Zudem sieht dieses Gesetz vor, ein bundesweites Online-Register zur Organ- und Gewebespende einzurichten. Das erfolgte beim Bundesinstitut für Arzneimittel und Medizinprodukte (BfArM).
Das Register für Erklärungen zur Organ- und Gewebespende (OGR) wurde Ende 2023 fertiggestellt. Gehostet wird es im Auftrag der BfArM von der Bundesdruckerei GmbH. Es hat ab dem 18. März stufenweise den Betrieb aufgenommen.
Es gliedert sich in zwei große Teilbereiche:
Stichtag 18. März 2024:
- Bürger und Bürgerinnen können ab diesem Tag ihre Entscheidung bezüglich Organspende online über www.organspende-register.de abgeben. Für ihre Authentifizierung benötigen sie dazu ihre elektronische Identität, die sogenannte eID-Funktion ihres Personalausweises. Angaben zur Gewebespende werden voraussichtlich 2025 freigeschaltet.
- Entnahmehäuserdürfen, müssen noch keine Registerabfragen im Falle einer möglichen Organspende machen. Der Hintergrund dieses Vorgehens ist, daß noch nicht alle Krankenhäuser über sämtliche Voraussetzungen für die Registerabfrage verfügen.
- Wichtig für die Bürger- und Bürgerinnen: In dieser Startphase können sie sich noch nicht auf eine Registerabfrage verlassen – daher sind die altbekannten Dokumentationsmedien, wie der Organspendeausweis, noch sehr wichtig.
Stichtag 1. Juli 2024:
- Entnahmehäuser müssen bei möglicher Organspende im Abrufportal nach Willenserklärung suchen.
Juli bis September 2024:
- Für Versicherte ist bei Registrierung zusätzlich die Authentifizierung über GesundheitsID möglich.
Stichtag 1. Januar 2025:
- Gewebespendeeinrichtungen können Registereinträge zu Entscheidungen zur Gewebespende abfragen.

Gut zu wissen:
Einträge ins Organspenderegister können nur aus deutschen Krankenhäusern heraus abgefragt werden, nicht aus dem Ausland. Bei Auslandsaufenthalten sollte man daher weiterhin einen Organspendeausweis mitführen. Den kann man sich sogar in mehr als 25 fremden Sprachen ausdrucken: Der Organspendeausweis in verschiedenen Sprachen - BZgA Shophttps://shop.bzga.de/der-organspendeausweis-in-verschiedenen-sprachen-c-425/
Darin kann man sehr gut seine Position zu Organspende dokumentieren und kommentieren.
Wichtig ist dabei nur zu bedenken: Einen Organspendeausweis trägt man stets bei sich – er wird im Notfall also direkt bei der betreffenden Person gefunden – und kann ohne Hindernis gelesen werden. Anders ist es bei Vorsorgevollmacht und Patientenverfügung - diese trägt man in der Regel nicht immer bei sich. Daher muss man sicherstellen, daß die behandelnden Ärzte das Vorsorgedokument auch erhalten. Dies kann, sofern vorhanden, durch die Vorsorgebevollmächtigten geschehen. Sehr sinnvoll ist die Registrierung dieser persönlichen Dokumente im zentralen Register der Bundesnotarkammer Zentrales Vorsorgeregister. Hier ist die Einsichtsmöglichkeit für Ärzte jedoch eingeschränkt, sie erfahren nur, ob ein Eintrag vorhanden ist und wer Kontaktpersonen sind. Konkrete Inhalte – wie die Entscheidung einer Person zur Organspenden - können sie nicht auslesen.
Ein Testament ist nicht zur Dokumentation der Entscheidung über Organspende geeignet, da dies ja stets erst zeitlich versetzt nach dem Tod eines Menschen eröffnet und damit bekannt gemacht wird.
Es hilft natürlich allen, wenn Sie ihre Einstellung zur Organspende mündlich bei ihren Angehörigen und Freunden klar äußern – und es hilft, wenn der Patientenwille im Notfall mit Hilfe der Angehörigen geklärt werden muss. Eine schriftliche Willensbekundung ersetzt es aber nicht.
Wenn Ärzte einen Menschen auf ihrer Station behandeln, der potentiell als Organspender/in Frage kommt, dann müssen sie dessen Willen bezüglich Organspende klären. Gibt es keine schriftliche Dokumentation und auch keine mündlichen Äußerungen, dann müssen sie gemeinsam mit den nächsten Angehörigen dessen mutmaßlichen Willen ermitteln. Je weniger die Angehörigen darüber wissen, desto belastender ist für sie die Situation. Viele haben Angst, etwas falsch zu machen. Wenn Menschen ihre Entscheidung in z.B. einem Organspendeausweis dokumentieren, werden mögliche Fehleinschätzungen ihres Willens und auch die vermehrte emotionale Belastung der Angehörigen vermieden.
Eine neue Möglichkeit, seinen Willen zu bekunden, ist das Organspende-Tattoo – eine Aktion der Jungen Helden https://junge-helden.org/optink.
Das Design symbolisiert das Geschenk des Lebens: zwei Halbkreise werden zu einem Ganzen.
Wichtig: Das Tattoo ist kein offizielles Dokument und gilt daher nicht als Organspendeausweis – den sollte man zusätzlich ausfüllen und bei sich tragen.
Eine zunehmende Anzahl von Tattoo-Studios bietet dieses Tattoo kostenlos an. Jede/r kann das Design in andere Designs integrieren – nach persönlichem Geschmack.
Wenn man seine Meinung und seine Entscheidung bezüglich Organspende ändert, dann sollte und kann man jederzeit seine schriftlichen Willenserklärungen ändern. Hilfreich ist es auch, diese Einstellung mündlich bei den Angehörigen und Freunden zu kommunizieren.