Forschungsbereiche
Orale Antikoagulanzien sind zur Schlaganfallprävention bei Vorhofflimmern sowie zur Therapie und Prophylaxe venöser Thromboembolien unverzichtbar. Die Möglichkeiten in der Antikoagulation haben sich in den letzten Jahren durch die Einführung der direkten oralen Antikoagulanzien (DOAKs) deutlich erweitert. Obwohl die Wirksamkeit und Sicherheit der DOAK gegenüber den klassischen oralen Antikoagulanzien, wie Vitamin K-Antagonisten, relevante Vorteile bieten, ist das Management von Blutungskomplikationen und das perioperative Monitoring häufig komplex und erfordert ein interdisziplinäres Vorgehen. Im Rahmen unserer Forschung haben wir u.a. den Einsatz von Idarucizumab und Prothrombinkomplexkonzentrat (PPSB) zur Therapie des direkten Thrombininhibitors Dabigatran untersucht. Die Daten dieser experimentellen Arbeiten wurde auch im Rahmen der Zulassung für Idarucizumab bei der FDA eingereicht. Aktuell erforschen wir die Effektivität und Sicherheit von Andexanet alfa und anderen unspezifischen Antidota (u.a. PPSB) zur potenziellen Antagonisierung der direkten Faktor Xa Inhibitoren in vivo und ex vivo. Von besonderem Interesse sind dabei Untersuchungen zum klinischen Monitoring der Faktor Xa Inhibitoren. Zudem sind wir als Studienzentrum bzw. als Leiter der klinischen Prüfung (LEX-210) an verschiedenen klinischen Studien zur Untersuchung der DOAK beteiligt.
Kooperationspartner
Prof. ten Cate, MD Phd (CARIM, Maastricht, Netherlands)
PD Dr. med. Herbert Schöchl (Ludwig Boltzmann Institut)
Dr. med. Till Braunschweig (Institut für Pathologie, (Ludwig-Maximilian Universität München)
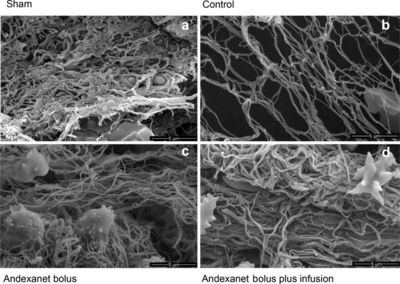
Repräsentative elektronenmikroskopische Aufnahmen der Gerinnungsstruktur und intakter Fibrinogenstränge nach der Antagonisierung von Apixaban mit Andexanet alfa in vivo (Grottke et al. 2019).
Trotz Verbesserungen in der Versorgung von Traumapatienten sind unkontrollierte Blutungen mit komplizierenden Störungen der Hämostase eine der Haupttodesursachen nach einem Polytrauma. Der Tod durch Verbluten erfolgt im Median bereits nach 1,65 Stunden nach Krankenhausaufnahme, und jeder vierte Schwerstverletzte zeigt bereits bei Aufnahme in den Schockraum laborchemische Zeichen einer Koagulopathie. Die Traumainduzierte Koagulopathie (TIC) wird als eigenständige Entität verstanden und durch eine Gewebeverletzung, Hypoperfusion und immunologische Vorgänge ausgelöst. Die Therapie einer massiven traumatischen Hämorrhagie beruht einerseits auf einer verhältnisorientierten, empirischen Gabe von Blut- und Gerinnungsprodukten, andererseits auf einer spezifischen Faktorengabe anhand der Point-of-Care-Diagnostik via viskoelastischer Testverfahren. Im Fokus unserer Forschung steht die Evaluation multimodaler Therapieansätze akuter Blutungen und der Vermeidung systemischer Störungen der Gerinnungsfunktion. Außerdem untersuchen wir in unserer Gruppe verschiedene diagnostische Verfahren zur frühzeitigen Detektion einer TIC und thrombozytärer Funktionsstörungen.
Kooperationspartner:
PD Dr. med. Herbert Schöchl (Ludwig Boltzmann Institut)
Dr. med. Till Braunschweig (Institut für Pathologie, (Ludwig-Maximilian Universität München)
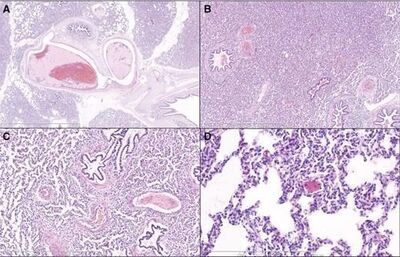
Vermeidung von thromboembolischen Ereignissen nach der Therapie mit PPSB und Antithrombin in vivo A) Humanes Fibrinogenkonzentrat (FCH) + Prothrombinkomplexkonzentrat (PCC); B) PCC-Monotherapie (große Thromben); C) PCC + Antithrombin-Dosis von 12,5 IE/kg ; D) PCC + Antithrombin-Dosis von 25 IE/kg (Grottke et al. 2019).
Das Acute Respiratory Distress Syndrome (ARDS) ist eine massive Reaktion der Lunge auf diverse schädigende Faktoren (z.B. im Rahmen einer bakteriellen oder viralen Infektion) und geht mit einer schweren Einschränkung der Oxygenierung und Dekarboxylierung einher. Für Patienten mit einem schweren ARDS stehen extrakorporale Lungenunterstützungssysteme (ECMO) zur Verfügung. Aufgrund der Gerinnungsaktivierung bei Kontakt von Fremdoberflächen mit Blut im Rahmen der ECMO Therapie benötigen diese Patienten eine systemische Antikoagulation (z.B. Heparin) und die blutexponierten künstlichen Oberflächen, vor allem die Gasaustauschmembranen (z.Zt. dichte Fasern aus Polymethylpenten oder mikroporöse Fasern aus Polypropylen), werden mit antithrombogenen Beschichtungen (z. Zt. Heparin, Phorphorylcholin) versehen. Trotz technologischer Weiterentwicklungen und systemischer Antikoagulation verursachen Biokompatibilitätsprobleme sowie suboptimale Strömungsverhältnisse die Bildung von Koageln und Protein/Fibrinpräzipitaten auf den Gasaustauschmembranen. Diese Ablagerungen führen sekundär zu einer Verschlechterung der ECMO Funktion, und können zu systemischen thromboembolischen Ereignissen führen.
Das Hauptziel unserer Arbeiten (DFG Förderung) im Rahmen des Schwerpunktprogramms „Auf dem Weg zur implantierbaren Lunge“ ist die Verbesserung der Hämokompatibilität der ECMO Membran zur Reduzierung der Gerinnungsaktivierung. Zu diesem Zweck entwickeln wir nicht-thrombogene Membranen, die u.a. mit spezifischen Inhibitoren der intrinsischen Gerinnungsaktivierung (Inhibitoren der Gerinnungsfaktoren FXIIa und FXIa), und gewebespezifischen Plasminogenaktivator, kovalent beschichtet sind. Die Untersuchungen zur Hämokompatibilität umfassen in der primären Phase ex vivo Versuche unter statischen Bedingungen und werden durch dynamische Flussversuche in Flusskammern und im Chandler-Loop komplementiert. In der sekundären Phase untersuchen wir die Membranen in Langzeitversuchen in vivo.
Kooperationspartner:
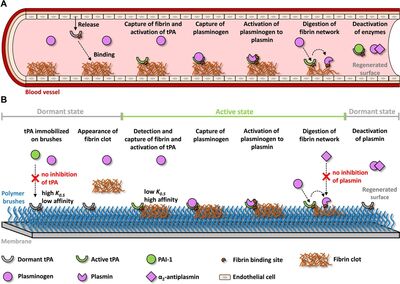
3 - (A) Fibrinolytischer Stoffwechselweg in vivo; (B) Entwickeltes fibrinolytisches Beschichtungssystem (Obstals et al. 2021).
In Kooperation mit dem klinischen Studienbüro der Abteilung für Anästhesiologie nehmen wir an verschiedenen klinischen Studien in dem Bereich der Hämostaseologie teil. Insbesondere sind wir aktuell an Studie zur Antagoniserung der DOAK beteiltigt (LEX-210) sowie zur Anwendung von Andexanet alfa bei Patienten mit operativen Eingriffen (ANNEXA-RS).
Kooperationspartner:
https://www.ukaachen.de/kliniken-institute/klinik-fuer-anaesthesiologie/forschung